Використання лаку для нігтів ЦИКЛО 200 у хворих з грибковими ураженнями нігтів

В останні роки спостерігається тенденція зростання грибкових захворювань. За деякими даними, на мікози страждає п’ята частина населення земної кулі. Розповсюдженість мікозів у різних країнах коливається від 4,3 до 8,9 % і залежить від кліматичних умов та соціально-економічного розвитку суспільства [1, 2].
За даними літератури, поширеність грибкових захворювань зростає з віком пацієнтів: вона становить 0,7 % у дитячому віці, близько 30 % — у людей старше 40 років і майже 50 % — у людей старше 70 років [3]. Нижча захворюваність на мікотичну інфекцію у дітей та осіб молодого віку пояснюється більш швидким ростом нігтьових пластин, меншою травматизацією та відсутністю супутніх захворювань. У людей середнього і старшого віку зростання захворюваності зумовлене віковими змінами дериватів шкіри, зменшенням швидкості росту нігтьових пластин, порушенням трофіки, а також супутньою патологією. Грибкова інфекція у хворих на червоний плискатий лишай, псоріаз, екзему сенсибілізує організм, що призводить до більш складного перебігу захворювання та частого рецидування.
Оніхомікоз — одне з найбільш поширених захворювань у дерматологічній практиці
Оніхомікоз — це грибкова інфекція нігтів. Внаслідок ураження нігтьової пластини грибами різних родин порушується її цілісність, змінюється колір і прозорість, зменшується щільність прилягання до нігтьового ложа, товщина тощо. Оніхомікоз є грибковою інфекційною оніходистрофією.
До факторів ризику оніхомікозів відносять похилий та старечий вік, порушення периферичного кровообігу, травми кінцівок та підвищену пітливість стоп.
Статистично доведено, що чоловіки страждають на оніхомікоз у три рази частіше, ніж жінки. У деяких дослідженнях, що стосуються внутрішньосімейного зараження, проявив себе фактор генетичної схильності до розвитку цього захворювання [4].

Швидке розповсюдження оніхомікозів також відбувається за рахунок постійної мікротравматизації та порушення цілісності нігтьового апарату. Це відбувається, як правило, під час деформації стопи, носіння тісного взуття, внаслідок довготривалого прийому системних глюкокортикостероїдів, цитостатиків, антибактеріальних засобів.
Оніхомікози є предиктором розвитку низки супутніх захворювань: ендокринопатій (діабетичної стопи, порушень глікемічного профілю, ожиріння, захворювань щитоподібної залози), порушень мікроциркуляції крові в кінцівках внаслідок неензимного глікозилювання білків та атеросклеротичних уражень, котрі закладають основу формування мікро- та макроангіопатій, порушень роботи серця, розвитку варикозного симптомокомплексу та формування трофічних виразок. Встановлено, що частота оніхомікозів у ВІЛ-інфікованих значно вище загальнопопуляційної та досягає 40 % [5].
Ураження нігтьових пластин відбувається майже в половині випадків мікотичної інфекції. У різних країнах відмічається загальна тенденція — переважають оніхомікози, збудником яких є Trichophyton rubrum (до 80 % випадків) [6].
Гриби роду Candida spp, що більше вражають нігті на руках, визначаються рідше — (приблизно у 10 % випадків) та уражають здебільшого пацієнтів з хронічним кандидозом шкіри і слизових оболонок. Плісняві гриби, такі як Aspergillus spp., Scopulariopsis brevicaulis, Fusarium spp., Acremonium spp., Scytalidium spp. та деякі інші, є причиною близько 10–15 % випадків оніхомікозів [7].
ВИБІР ТЕРАПІЇ ОНІХОМІКОЗІВ
При виборі терапії оніхомікозу необхідно враховувати кілька факторів:
- Вид збудника. Мікологічна діагностика дерматомікозів заснована на мікроскопічному, якщо можливо, флуоресцентно-оптичному виявленні грибкових гіф та спор на шкірних лусочках та обрізках нігтів. Культуральне виявлення дерматофітів, дріжджів та плісняви дозволяє визначити вид грибка-збудника, але часто виявляється безуспішним, особливо у пацієнтів, які вже лікувалися протигрибковими засобами. Враховуючи високу чутливість та специфічність молекулярних методів виявлення грибків порівняно з культурою, полімеразну ланцюгову реакцію (ПЛР) можна вважати золотим стандартом діагностики дерматофітій. Комплексна діагностика, що складається з трьох основних факторів — підготовки, культури, ПЛР, нині дає найкращі результати.
- Підтип оніхомікозу, залучення матриці, кількість уражених нігтів, місце ураження (нігті на руках чи ногах), товщина нігтьової пластини та співіснування інших мікозів з різним розташуванням. Об’єктивно ступінь ураження нігтьових пластин можна оцінити за допомогою індексів. У клінічній практиці індекси призначені для простої і швидкої оцінки тяжкості оніхомікозу та вибору виду й тривалості терапії. Крім того, конкретні значення індексів мають використовувати для індивідуалізації програми лікування й оцінки її тривалості [8]. Виділяють два основних індекси: КІОТОС (Клінічний індекс оцінки тяжкості оніхомікозів) та OSI (Onychomycosis Severity Index).
Лікування повинно розпочинатися після мікологічного підтвердження інфекції. Метою терапії є знищення збудника, яке підтверджене негативною культурою та прямим мікроскопічним дослідженням, і регресія симптомів, а також відновлення нормального стану нігтьових пластин.
Одним з найбільш ефективних методів лікування оніхомікозу є комбіноване застосування антимікотиків системної дії (тербінафіну, ітраконазолу, флуконазолу) й топічних протигрибкових лікарських засобів, таких як циклопірокс, аморолфін, ефінаконазол, що підтверджено численними дослідженнями [9, 12].
Системні та топічні протигрибкові препарати можуть призначатися одночасно або поетапно в тих випадках, коли попередня монотерапія виявилася неефективною. Поєднання системної дії тербінафіну або ітраконазолу з антимікотиками місцевої дії дозволяє протигрибковим засобам проникати в інфіковані нігтьові пластини різними шляхами і комплексно діяти на збудників оніхомікозу, що підвищує ефективність лікування на 15 % [10].
Слід зазначити, що комбіноване застосування протигрибкових препаратів буде ефективним при мікстінфекціях, при лікуванні недерматофітного ураження нігтів, викликаного пліснявою, мікроміцетами або грибами Candida spp. Ефективність комбінацій антимікотиків досягається за рахунок їх взаємодії ї та широти спектру антифунгальної дії [10, 11].
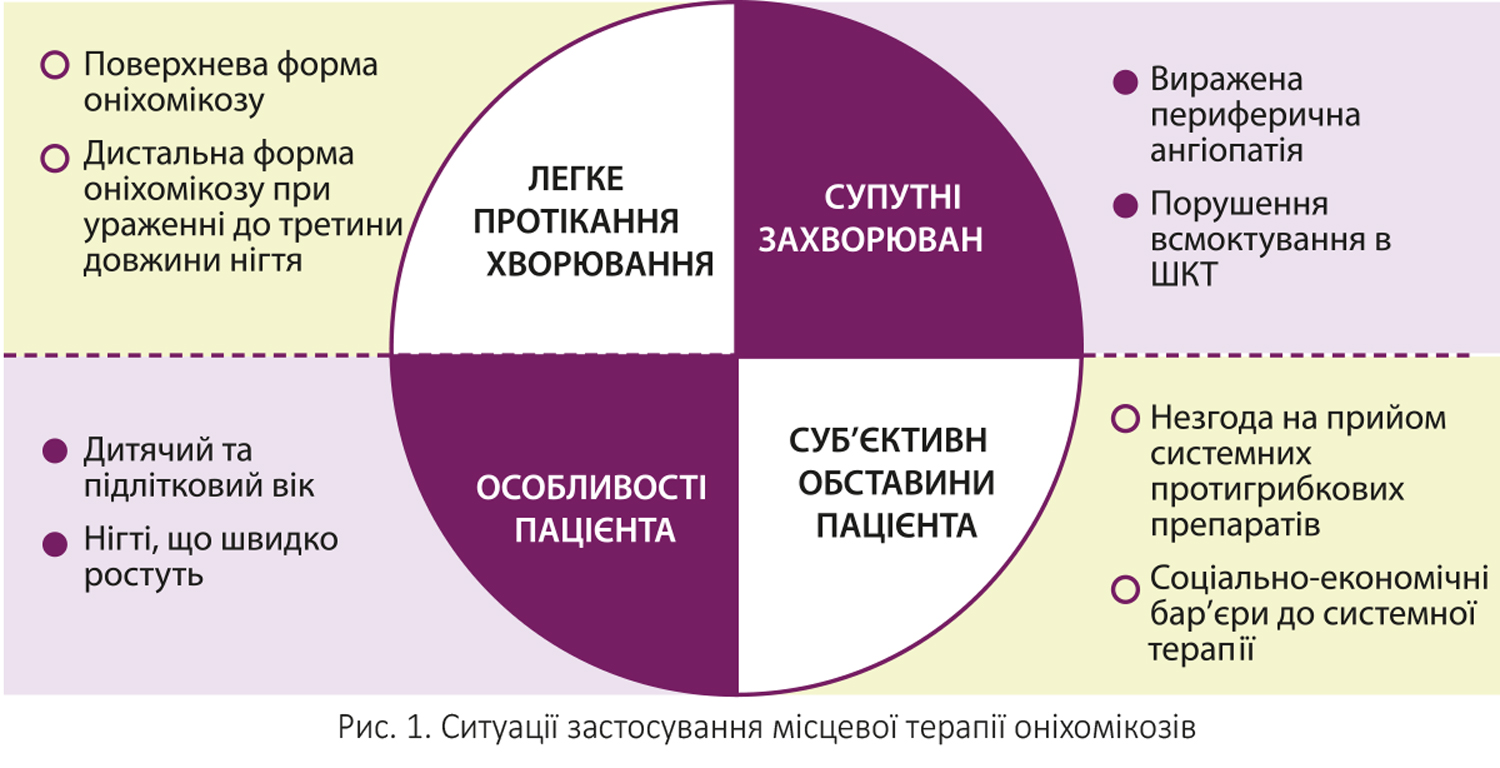
Коли застосовується місцева терапія оніхомікозів?
У низці клінічних ситуацій лікар-дерматолог може рекомендувати пацієнтам місцеве лікування оніхомікозів. Рішення про місцеву терапію може бути прийняте при легкому протіканні захворювання; наявності у пацієнта супутніх захворювань, при яких протипоказане використання системних протигрибкових препаратів; особливостей та певних суб’єктивних обставин пацієнта (рис. 1).
Що впливає на ефективність місцевого лікування оніхомікозів?
Найбільш поширеною формою ураження нігтя у практиці лікаря-дерматолога є дистально-латеральний піднігтьовий оніхомікоз, викликаний Trichophyton rubrum, особливістю якого є проникнення збудника через нігтьову пластину у нігтьове ложе. Нігтьова пластина та нігтьове ложе на 80–90 % складаються з кератину і мають унікальні бар’єрні властивості. Це не тільки запобігає проникненню патогенів, але й може знижувати ефективність лікування через зв’язування ліпофільних та гідрофільних лікарських засобів, зменшення їх концентрації та обмеження проникнення у глибокі шари нігтя.
При виборі топічного антифунгального засобу необхідно враховувати не лише терапевтичну ефективність і спектр антифунгальної дії по відношенню до виявлених збудників, але й вид лікарської форми і основу, що входить до складу препарату. Оптимальною формою є лаки на полімерній основі. Саме полімери утворюють плівку на поверхні нігтьового ложа, ефективно транспортують лікарську речовину крізь нігтьовий бар’єр і надалі утримують її.
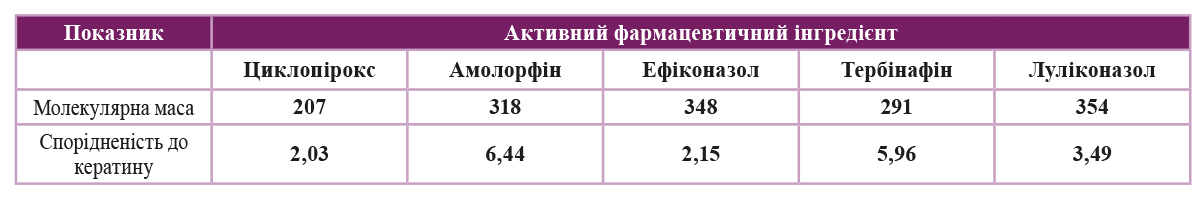
При виборі оптимального топічного антифунгального препарату важливо враховувати такі фізико-хімічні властивості, як молекулярна маса та спорідненість до кератину.
Чому саме циклопірокс?
Циклопірокс, який входить до складу протигрибкового лаку «ЦИКЛО 200» — сучасний фунгіцидний засіб, що належить до хімічного класу піримідинів і не має відношення до азолів чи будь-якого іншого класу звичайних протигрибкових засобів.
Антимікотичний профіль циклоспоріксу спрямований на основних збудників оніхомікозів: як дерматофітів (T. rubrum, Epidermophyton floccosum, Microsporum canis, Trichophyton mentagrophytes), так і недерматофітів (дрожжеподібних та міцеліальних грибів, плісняв).
Циклоспорікс активний і по відношенню до деяких стійких до азолів видів Candida spp. (C. glabrata і C. krusei), деяких штамів грампозитивних (включаючи резистентні штами Staphylococcus aureus) і більшості штамів грамнегативних бактерій (Escherichia coli, Pseudomonas aeruginosa, Salmonella typhimurium, Klebsiella aerogenes, Enterobacter cloacae, Gardnerella vaginalis), діє бактеріостатично [15].
Циклопірокс зменшує активність металозалежних ферментів та пригнічує синтез простагландинів і лейкотрієнів. Перші клінічні випробування циклопіроксу були проведені ще в 1980-х роках, дослідження й досі тривають через унікальні властивості цієї речовини.
Циклопірокс має найнижчу молекулярну масу серед сучасних протигрибкових топічних препаратів (207), а також найнижчу спорідненість до кератину (2,03). Це обумовлює його гарне проникнення у нігтьову пластину і нігтьове ложе.
Таблиця. Фізико-хімічні показники деяких топічних протигрибкових засобів, що застосовуються для лікування оніхомікозів
Особливості дії циклопіроксу у складі лаку для нігтів «ЦИКЛО 200»
Циклопірокс починає проникати в нігтьову пластинку протягом перших годин з моменту аплікації лаку для нігтів «ЦИКЛО 200» і довготривало депонується в місці нанесення.
Циклопірокс чинить протигрибкову і антибактеріальну дії. Виражена протигрибкова дія циклопіроксу обумовлена його активністю по відношенню до основних збудників, що виявляються при грибкових ураженнях нігтів: дерматофітів (Trichophyton, Microsporum canis, Epidermophyton), дріжджів роду Candida, пліснявих грибів.
Механізм протигрибкової дії циклопіроксу пов’язаний з проникненням діючої речовини в нігтьову пластину впродовж 6 годин після нанесення лаку та пригніченні надходження до грибкових клітин життєво необхідних речовин. При тривалому використанні зниження ефективності не відбувається.
Ефективна концентрація антимікотикотичного компоненту у нігтьових пластинах на руках досягається після 7 днів лікування, а в нігтьових пластинах пальців стоп — після 14 днів лікування. Для проникнення циклопіроксу в нігтьове ложі може знадобитися від 14 до 30 днів. Циклопірокс накопичується в нігтях пальців стоп у 4 рази більше, ніж у нігтях пальців кистей рук. Ефективна концентрація циклопіроксу зберігається протягом 7–14 днів після припинення лікування.

Рекомендації із застосування лаку для нігтів «ЦИКЛО 200»
Перед початком застосування рекомендується видалити вільний (дистальний) край уражених нігтів кусачками, пилочкою або ножицями для нігтів.
Лак «ЦИКЛО 200» наносять на уражений ніготь тонким шаром за допомогою спеціальної щіточки протягом першого місяця — через день, другого — 2 рази на тиждень, третього — 1 раз на тиждень. Лаком необхідно повністю вкривати нігтьову пластину.
Один раз на тиждень за допомогою рідини для зняття лаку необхідно видаляти залишки лаку, щоб вони не перешкоджали проникненню діючої речовини. Рекомендується одночасне видалення вільного краю уражених нігтів.
Застосування лаку слід продовжувати до повного відновлення нігтьової пластини.
Термін застосування зазвичай складає від 6 до 12 місяців.
При застосуванні у комплексі з системними протигрибковими засобами тривалість відновлення нігтя значно скорочується.
Висновки
Лак для нігтів «ЦИКЛО-200» — топічний антимікотик, що містить циклопірокс, є оптимальним вирішенням проблеми оніхомікозу як у комплексному застосуванні з системними протигрибковими препаратами, так і при самостійному використанні у широкого кола пацієнтів.
Література
- Sigurgeirsson B, Baran R. The prevalence of onychomycosis in the global population: a literature study. J Eur Acad Dermatol Venereol. 2014;28(11):1480–1491. doi: 10.1111/jdv.12323
- Gupta AK, Stec N, Summerbell RC, et al. Onychomycosis: a review. J Eur Acad Dermatol Venereol. 2020;34(9):1972–1990. doi: 10.1111/jdv.16394
- Gupta A., Jain H., Lynde C. et al. Prevalence and epidemiology of onychomycosis in patients visiting physicians’ offices: a multicenter Canadian survey of 15,000 patients // J. Am. Acad. Dermatol. — 2000; 43: 244–8.
- Faergemann J., Correia O., Nowicki R. et al. Genetic predisposition — understanding underlying mechanisms of onychomycosis // J. Eur. Acad. Dermatol. Venerol. — 2005; 19: 17–9
- Vasudevan Biju. Cutaneous manifestations of HIV — a detailed study of morphological variants, markers of advanced disease, and the changing spectrum // Med. J. Armed Forces India. — 2012; 68: 20–27.
- Havlickova A., Czaika V., Friedrich M. Epidemiological trends in skin mycoses worldwide // Mycoses. — 2008; 51 (4): 2–15.
- Анфілова М. Р. Терапія оніхомікозів: проблемні питання та практичні рекомендації. Український журнал дерматології, венерології, косметології. 2018. № 3. С. 117-124.
- Рикберг А.Б., Литус А.И. Проблема комплексного применения индексов тяжести онихомикозов. Дерматолог. 2015. № 1. Р. 40-45.
- Gupta A.K., Venkataraman M., Renaud H.J., Summerbell R., Shear NH, Piguet V. A paradigm shift in the treatment and management of onychomycosis.Skin Appendage Disord. 2021;7(5):351–358. doi: 10.1159/000516112
- Gupta A.K., Cernea M., Foley K.A. Improving Cure Rates in Onychomycosis. J Cutan Med Surg. 2016;0(6):517–531. doi: 10.1177/1203475416653734
- Bristow I.R., Baran R. Topical and oral combination therapy for toenail onychomycosis: an updated review. J Am Podiatr Med Assoc.2006;96(2):116–119. doi: 10.7547/0960116
- Gupta A.K., Versteeg S.G.., Shear N.H. Onychomycosis in the 21st century: an update on diagnosis, epidemiology, and treatment. J Cutan Med Surg. 2017;21(6):525–539. doi: 10.1177/1203475417716362
- Kreijkamp-Kaspers S., Hawke K., Guo L. et al. Oral anti fungal medication for toenail onychomycosis // Cochrane DatabaseSyst. Rev.— 2017.— N 7.— Cd010031.
- CLogP (Daylight Chemical Information Systems). http://www.daylight.com/daycgi/clogp
- Gupta A.K., Plott T. Ciclopirox: a broad-spectrum antifungal with antibacterial and anti-inflammatory properties. Int J Dermatol 2004; 43 (Suppl. 1): 3–8.
Вікторія Мангушева, кандидат медичних наук, лікар-дерматовенеролог

 21-ноб-2024
21-ноб-2024