Современная фармакотерапия и контроль гликемии при сахарном диабете
«Согласно мировой статистике, каждые 7 секунд в мире один человек умирает от диабета, а у двоих диагностируют это заболевание», — отметил заведующий кафедрой диабетологии НМАПО имени П.Шупика Борис Маньковский. С нарушениями углеводного обмена ежедневно сталкиваются врачи различных специальностей (эндокринологи, кардиологи, терапевты и др.). По официальным данным в общей популяции населения частота преддиабета составляет 10–25 %, сахарного диабета (СД) — 4–8 %.
Исследования последнего десятилетия показывают, что ранняя диагностика нарушений углеводного обмена, к которым относится преддиабет и СД, позволяют предотвратить развитие микрососудистых осложнений, формирующихся на протяжении 5–7 лет, преимущественно за счет возникновения гипергликемии. Чем ближе уровень глюкозы приближается к нормальным значениям, тем ниже будет такой риск у больных с любым типом СД. Это достигается за счет регулярного (ежедневного/еженедельного) измерения концентрации глюкозы в крови самим обученным пациентом (самоконтроль) и обязательного контроля врачом уровня гликозилированного гемоглобина (НвА1с) каждые 3–6 месяцев.

Основной причиной сахарного диабета 1 типа является аутоиммунный процесс, обусловленный сбоем иммунной системы, при котором в организме вырабатываются антитела против клеток поджелудочной железы, разрушающие их. Главным фактором, провоцирующим возникновение диабета 1 типа, является вирусная инфекция (краснуха, ветряная оспа, гепатит, эпидемический паротит (свинка) и т.д.) на фоне генетической предрасположенности к этому заболеванию.
Основных факторов, провоцирующих развитие сахарного диабета 2 типа, два: ожирение и наследственная предрасположенность. При сахарном диабете 2 типа отмечается относительный дефицит инсулина. Клетки поджелудочной железы при этом вырабатывают достаточно инсулина (иногда даже повышенное количество). Однако на поверхности клеток блокировано или уменьшено количество структур, которые обеспечивают их контакт с клеткой и помогают глюкозе из крови поступать внутрь клетки. Дефицит глюкозы в клетках является сигналом для еще большей выработки инсулина, но это не дает эффекта, и со временем продукция инсулина значительно снижается.
Лечение сахарного диабета начинается с применения малоуглеводной диеты и физических нагрузок, режима питания, труда и отдыха, подбирающихся индивидуально, а также с фармакотерапии различными группами препаратов.
В зависимости от воздействия на звенья патогенеза СД выделяют: препараты, усиливающие секрецию инсулина, которые стимулируют синтез и выделение инсулина b-клетками поджелудочной железы (препараты сульфанилмочевины (СМ) и несульфанилмочевины (глиниды); препараты, снижающие резистентность тканей к инсулину, которые понижают образование глюкозы в печени, а также усиливают утилизацию глюкозы тканями (бигуаниды и тиазолидиндионы (ТЗД)); препараты, подавляющие всасывание углеводов в желудочно-кишечном тракте (ингибиторы α-люкозидазы) и препараты, потенцирующие глюкозозависимую секрецию инсулина и снижающие глюкозозависимую секрецию глюкагона (инкретиномиметики (аГПП-1) и ингибиторы ДДП-IV), а также препараты иНГЛТ–2, которые снижают реабсорбцию глюкозы в почках и увеличивают экскрецию глюкозы с мочой (дапаглифлозин, эмпаглифлозин, канаглифлозин).
С целью сохранения контроля гликемии и предупреждения развития осложнений диабета необходимо постоянное усиление сахароснижающей терапии. Поэтому, применение комбинированной терапии на ранних и последующих этапах заболевания считается вполне оправданным.
На сегодняшний день доступны разнообразные таблетированные комбинированные сахароснижающие препараты. Следует помнить, что основа профилактики осложнений СД это достижение и удержание в оптимальных значениях уровня глюкозы крови и гликозилированного гемоглобина. Через 10–12 лет от начала болезни у значительной части пациентов с СД таблетированные сахароснижающие препараты, зачастую, малоэффективны (Б. Н. Маньковский. Инсулино-терапия при сахарном диабете 2 типа: важно не упустить время / — Здоровье Украины. — 2015). В данной ситуации специалисты в США и ЕС придерживаются мнения, что отражено в рекомендациях по лечению СД (Garber AJ, Abrahamson mJ, barzilay Ji, et al. American association of clinical endocrinologists/ American college of endocrinology’ comprehensive diabetes management algorithm 2015. Endocr Pract. 2015; 21:438-447 [EL 4; consensus NE], Colberg sr, Sigal rJ, Fernhall b, et al. Exercise and type 2 diabetes: the American College of Sports Medicine and the American Diabetes Association: joint position statement executive summary. Diabetes Care. 2010;33:26922696. [EL 4; consensus NE]), своевременного назначения препаратов инсулина, как в комбинации с таблетированными препаратами, так и в монотерапии, что позволяет у большей части пациентов достичь целевых уровней глюкозы в крови, а значит профилактировать развитие осложнений заболевания (Hermansen K., Davies M., Derezinski T., Martinez ravn G., Clauson p, home p. A 26-week, randomized, parallel, treat-to-target trial comparing insulin detemir with NPH insulin as add-on therapy to oral glucose-lowering drugs in insulin-naive people with type 2 diabetes. Diabetes Care. 2006;29:1269-1274. [EL 1; RCT]).
Среди препаратов рекомбинантных инсулинов человека, представленных на рынке Украины, следует обратить внимание на препараты «Хумодар», производства единственного государственного фармацевтического производителя «Индар», качество препаратов которого соответствует фармакопеям Украины и ЕС. Лекарственные средства этой компании производятся в соответствии с требованиями GMP и реализуются миллионами упаковок на разных континентах.
Кроме выбора самого препарата, на течение и выбор стартовой схемы лечения СД 2 типа влияет такой показатель как HbA1c. Перед началом медикаментозной терапии необходимо определить индивидуальное целевое значение уровня НbА1с конкретного пациента, и каждые три месяца определять этот показатель. И эффективность лечения, и прогноз осложнений СД оценивается по HbA1c, целевые уровни которого указаны в таблице 1.
Согласно алгоритмам AACE/ ACE(2015 г.) предложено 3 варианта стартовой терапии в зависимости от уровня НbА1с указаны в таблице 2.
После подбора группы лекарственных средств, исходя из алгоритма, приступают к подбору дозы. Для этого оценивается постпрандиальная гипергликемия (повышение уровня сахара после еды через 2 часа) и гипергликемию натощак (повышение сахара независимо от приема пищи, за счет глюкозы, которая выделяется печенью). Для оценки адекватности принимаемой дозы препарата необходимо измерять уровень глюкозы натощак, через 2 часа после еды. Он не должен быть выше 10,0 ммоль/л. Натощак нужно стремиться к нормальным показателям 4,4-7,2 ммоль/л.
Во время подбора дозы пациенту необходимо есть практически одно и то же, что-нибудь простое и нейтральное и, поначалу, необходимо записывать в дневник показатели уровня глюкозы, все что съедено, физические нагрузки, необычные ощущения, а также принимаемые лекарственные средства.
Следует помнить, что препараты для лечения СД 2 типа максимальное свое действие оказывают не сразу, а только лишь через 2 недели, в среднем, при смене дозировки лучше подождать в течение недели, пока новая доза окажет свое максимальное действие. Вследствие этого для человека с диабетом 1 и 2 типов является регулярной необходимостью самоконтроль уровней глюкозы крови.
По данным результатов исследования ROSSO регулярный самоконтроль уровня сахара в крови снижает риск развития осложнений на 32 % и смертности от сахарного диабета на 51%. Согласно рекомендациям Международной Диабетической Федерации (2015), час-тота самоконтроля меняется при разных клинических ситуациях [http://care.diabetesjournals.org/content/37/Supplement_1/S14.long]: при СД 1 типа у пациентов на инсулинотерапии — 6–10 раз в день или более, однако потребность в измерении индивидуальна; при СД 2 типа нет конкретных рекомендаций и частота измерений определяется исходя из каждой клинической ситуации, целей.
Такой контроль с помощью глюкометра полностью возложен на самого пациента, который обязан полученные результаты занести в дневник самоконтроля и показывать его лечащему врачу, который оценит не только величины гликемии, выявит ошибки в питании и лечении, а также сделает вывод о приверженности больного к выполнению рекомендаций по лечению, от чего в большей мере зависит достижение состояния компенсации.
Таким образом, эффективность лечения нарушений углеводного обмена зависит от качества используемых портативных глюкометров и методик определения гликемии. Глюкометр — портативный прибор, созданный специально для определения уровня сахара в крови. Для этого необходимо нанести кровь на тест-полоску (которая может быть вставлена либо не вставлена в прибор) и через 5–8 секунд получить результат. Существует несколько разновидностей глюкометров в зависимости от принципа их действия и технических возможностей. При этом в комплект с глюкометром входят ланцетное устройство, ланцеты и тест-полоски.
В настоящее время измерение уровня глюкозы в крови при помощи глюкометра осуществляется фотометрическим и электрохимическим методами.
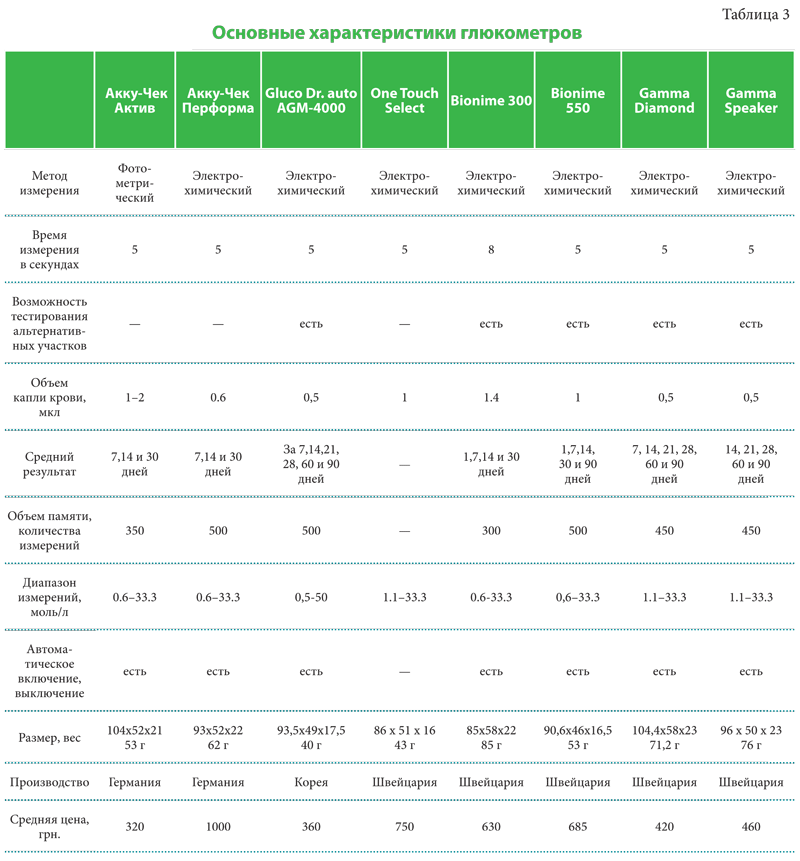
Фотометрический глюкометр определяет изменение окраски крови в результате взаимодействия специального фермента (глюкозооксидаза) и специального красителя. Электрохимический метод — более новый и основан он на измерении тока, который появляется при той же реакции глюкозы с глюкозооксидазой. Этот метод более удобен, т.к. ему требуется меньшее количество крови и она сама всасывается в тестовую зону. Точность у этих двух методов примерно одинаковая. Сравнительная характеристика глюкометров различных торговых марок представлена в таблице 3.
При выборе глюкометра каждый пациент выбирает те характеристики, которые ему наиболее необходимы. К примеру, объем капли крови является важным при покупке глюкометра для детей. В некоторых глюкометрах необходимая минимальная капля крови составляет 0,5–2 мкл, для чего необходима минимальная глубина прокола, которая менее болезненна, к тому же способствует быстрому заживлению кожи.
Для пожилых и слабовидящих пациентов важно иметь большой экран или озвучивание, что позволяет руководить действиями пациента по процедуре измерения и проговаривать результаты.
В некоторых глюкометрах присутствует функция для прокалывания кожи в альтернативных местах. Такая насадка может дать отдохнуть пальцам, особенно это касается детей и пациентов с диабетом 1 типа. При помощи специальной насадки можно взять анализ крови в других местах — внутренняя поверхность руки от запястья до локтя, по краю ладони, мочка уха и пальцы ног. Память (объем запоминаемой информации) и статистика — важные функции аппарата, когда пациент ведет дневник самоконтроля измерений. Сегодня доступны глюкометры, способные сохранять в памяти до 500 последних результатов анализов, а также подсчитывать средний уровень глюкозы в крови за определенное (например, 50 или 90) количество дней
Таким образом, борьба с гипергликемией всегда должна включать не только медикаментозную терапию, но и диетотерапию, достаточное количество физической активности, обязательное обучение пациента, регулярный самоконтроль больным уровней гликемии и контроль врачом ряда лабораторных показателей (углеводные и липидные индексы, уровни гормонов и антител).
 19-апр-2024
19-апр-2024