Рекомендации провизора при поллинозе
Аллергические риниты представляют глобальную проблему здравоохранения. Это широко распространенное в мире заболевание, поражающее по крайней мере до 25 % населения, и распространенность аллергических ринитов увеличивается. Аллергический ринит (АР) – воспаление слизистой оболочки полости носа, в основе которого лежит воспалительная IgE-опосредованная реакция, вызванная контактом с аллергенами.
АР может протекать сезонно или круглогодично (круглогодичный ринит). Сезонными обычно являются аллергические риниты. Сезонный ринит (сенная лихорадка, поллиноз) чаще всего возникает вследствие контакта с пыльцой растений, которая варьируется в зависимости от времени года. Распространенными аллергенами являются:
- весной: пыльца деревьев (например, дуба, вяза, клена, ольхи, березы, можжевельника, оливы);
- летом: пыльца травы (например, бермудской, тимофеевки, сладкой весенней, садовой, джонсоновской травы) и пыльца сорняков (русского чертополоха и английского подорожника);
- осенью: пыльца других сорняков (амброзии полыннолистной).
Причины отличаются в различных регионах. Сезонные риниты иногда являются следствием контакта с переносимыми по воздуху спорами грибов (плесени).
Чаще всего больные АР сенсибилизированы более чем к одному аллергену. При повышенном загрязнении воздуха возрастает реактивность дыхательных путей к воздействию раздражителей, а также аллергенность и биодоступность последних. Воздействие аллергенов окружающей среды внутри помещений, полисенситизации к разнообразным новым экзотическим пищевым аллергенам и аллергенам домашних питомцев также актуальны.
Отмечено, что клиническая картина АР все больше изменяется с преобладанием тяжелых и смешанных форм. Тяжелый АР, недостаточно контролируемый при применении адекватной (эффективной, безопасной и приемлемой с точки зрения принципов современных руководств) фармакологической терапии, рассматривают как тяжелую хроническую болезнь верхних дыхательных путей (severe chronic upper airway disease – SCUAD). Как правило, это пациенты со значительно нарушенным качеством жизни, сна, социального функционирования, обучения и трудоспособности. Наличие коморбидной патологии у таких больных – нередкое явление, в частности, бронхиальной астмы.
Симптомами АР являются зуд слизистых носа, глаз, ротовой полости; чихание, ринорея, заложенность носа и придаточных пазух. Обструкция придаточных пазух может вызвать головные боли в области лба, частым осложнением являются синуситы. Также могут иметь место кашель и одышка, в особенности, если у пациента астма. При осмотре пациента могут быть инъекцированные конъюнктивы и отек век.
Диагноз устанавливается на основании клинической картины, данных анамнеза и могут использовать кожные пробы и/или аллерген-специфическое тестирование сыворотки IgE-антигена.
На сегодняшний день основными направлениями в лечении АР являются: контроль факторов окружающей среды, медикаментозная терапия и СИТ.
Согласно данным клинических руководств, наиболее эффективной группой препаратов для лечения пациентов с сезонным АР (САР) умеренной/тяжелой степени являются кортикостероиды, применяемые интраназально (ИК). Эффекты глюкокортикоидов зависят от их фармакокинетических свойств, таких как липофильность и системная доступность. К назальным ГКС (НГКС) относятся беклометазон, будесонид (1-е поколение), флутиказон, мометазон, флунизолид, циклесонид. Однако надо помнить, что первое поколение НГКС может иметь высокую биодоступность и оказывать системный эффект, поэтому они не используются у детей. Кроме того, их не назначают после перенесенных травм носа (в течение 2 месяцев) и операций на носовой перегородке (в течение 1 года), при наличии язв на слизистых оболочках носа. При длительном применении такие препараты могут вызвать кандидоз верхних дыхательных путей, сухость слизистых, носовые кровотечения, угнетение функции коры надпочечников. Нельзя превышать рекомендуемую дозу НГКС, необходимо строго соблюдать технику распыления, указанную в инструкции по применению, а также не использовать в период беременности и кормления грудью. С целью повышения эффективности интраназальных ГКС необходимо очищение носовой полости от слизи перед введением препаратов (например, растворами морской воды), а также использование увлажняющих средств (ирригационная терапия). Для уменьшения кровоточивости возможно местное использование дексапантенола.
Антигистаминные препараты рассматриваются терапевтическими средствами второй линии в лечении АР, чаще это препараты второго поколения, лишенные седативного действия на центральную нервную систему. Применение антигистаминных препаратов I поколения нежелательно, так как они могут вызвать сухость слизистых, повышать вязкость секрета и способствовать развитию синуситов и гайморитов, а при бронхиальной астме – вызывать или усиливать бронхоспазм. Антигистаминные препараты для местного применения противопоказаны детям до 6 лет.
Торможение функции клеток-мишеней аллергии делает возможным применение кромонов при АР (азеластин, кромолин, олопатадин). Стабилизаторы мембран тучных клеток применяют только с целью профилактики, поэтому прием препаратов начинают за 3–4 недели до предполагаемого контакта с аллергеном.
Короткие курсы лечения топическими деконгестантами могут применяться для уменьшения сильной заложенности носа и для облегчения доставки других препаратов.
Антагонисты рецепторов лейкотриенов (монтелукаст) продемонстрировали влияние на заложенность носа и клиническое улучшение, сопоставимое с применением антигистаминных препаратов.
В случае, когда ринорея является основным симптомом АР, антихолинергический препарат (ипратропия бромид) может быть применен интраназально, но не является препаратом выбора.
Гуманизированное моноклональное антитело против IgE, омализумаб, также может использоваться для лечения САР, доказав свою эффективность в рандомизированных исследованиях.
Специфическая иммунная терапия (СИТ) применима в тех случаях, когда точно определен аллерген, вызвавший заболевание. Для достижения стойкого клинического эффекта рекомендуется проведение не менее 3-х курсов специфической иммунной терапии. Адекватный курс СИТ (3–4 года) может привести к удлинению ремиссии заболевания.
Сравнительные характеристики действия различных препаратов при АР приведены в Табл. 1.
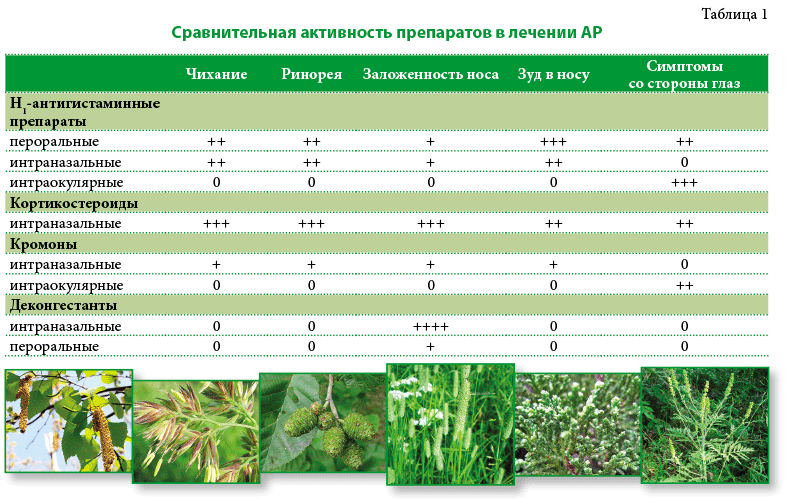
В результате данного обзора по лечению АР можно сделать следующие выводы: в первую очередь, необходимо использовать для лечения АР препараты безопасные, удобные в применении и доступные для пациентов и, конечно же, максимально эффективные, которые имеют подтвержденную доказательную базу согласно проведенным рандомизированным мультицентровым исследованиям. К таковым относят назальные кортикостероиды, антигистамин-ные препараты 2-го поколения, антагонисты рецепторов лейкотриенов, СИТ и другие средства в зависимости от течения заболевания и индивидуальных особенностей пациентов.
![]() Трищук Н. М., к. мед. н., доцент, кафедра фармакотерапии НФаУ
Трищук Н. М., к. мед. н., доцент, кафедра фармакотерапии НФаУ
 19-апр-2024
19-апр-2024